Peccato antigenico originale e risposta immunitaria
Si riporta l’articolo della dott.ssa Loretta BOLGAN, tratto dal sito dell’Ordine Nazionale Biologi, dal titolo Vaccini e risposta immunitaria, il paradosso del “peccato antigenico originale”, del 11 Ottobre 2018.
E’ ben documentato, in letteratura, che le infezioni sono fattori di rischio per un ampio spettro di disturbi autoimmuni e allo stesso modo, anche la cosiddetta immunizzazione attiva può causare eventi avversi su base autoimmune. Un’altra singolarità della risposta immunitaria alle vaccinazioni è legata al fenomeno definito il “peccato antigenico originale” (o effetto Hoskins): negli anni ’40, Francis e colleghi osservarono che le persone vaccinate contro un determinato ceppo influenzale producevano anticorpi in maggior quantità contro il ceppo influenzale con cui erano entrati in contatto durante l’infanzia, anche se tale ceppo risultava essere assente nel vaccino. La memoria immunologica, quindi, sembra riguardare famiglie di antigeni piuttosto che solo il particolare tipo coinvolto nella risposta primaria (cioè quello dell’influenza contratta nell’infanzia).
Il peccato antigenico originale è stato interpretato come la causa dell’assenza di efficacia delle rivaccinazioni nel proteggere dalla malattia. Tuttavia, dopo settanta anni, la base molecolare e il meccanismo alla base del fenomeno del peccato antigenico sono rimasti sconosciuti.
Recentemente, Lucchese e Kanduc hanno suggerito che l’ampia condivisione di determinanti epitopici (o determinanti antigenici: parte dell’antigene che si lega all’anticorpo) minimi tra i patogeni – vale a dire virus Zika, virus Epstein-Barr, Cytomegalovirus, virus dell’influenza, Campylobacter jejuni e Mycoplasma pneumoniae – e la conseguente potenziale reattività crociata potrebbe rappresentare la base molecolare e il meccanismo attraverso il quale diverse infezioni nel tempo possono imprimere la memoria immunologica dell’ospite, portando a successive risposte immunitarie fuorviate.
Questi dati e quelli attuali pubblicati da Kanduc e Shoenfeld nell’articolo “Inter-Pathogen Peptide Sharing and the Original Antigenic Sin: Solving a Paradox” (articolo pubblicato su The Open Immunology Journal) aggiungono ulteriori prove biochimiche a sostegno del punto di vista secondo cui “una cellula, che ha prodotto anticorpi una volta, non è solo attivata per eseguire di nuovo lo stesso compito, ma lo fa alla minima provocazione accettando ciò che possiamo definire stimoli non del tutto appropriati”.
Nell’articolo citato, sono stati analizzati HPV16, HCMV, C. diphtheriae, B. pertussis, C. tetani, T. gondii e T. cruzi mediante modeling molecolare per sequenze di amminoacidi comuni e condivise con l’ospite umano, utilizzando il pentapeptide come unità di misura (un raggruppamento di cinque residui è dotato di immunogenicità e antigenicità e può agire come determinante immunitario minimo nel riconoscimento immunitario umorale e cellulare).
I risultati dimostrano la presenza di ventinove pentapeptidi, ripetuti anche centinaia di volte, in tutti i proteomi dei patogeni analizzati e nel proteoma umano (per proteoma in questo caso s’intende l’insieme delle proteine prodotte dall’agente microbico e dall’organismo umano).
In particolare, la Tabella 1 mostra che l’HPV16 condivide pentapeptidi con tutti i 7 proteomi analizzati. Ancora più rilevante, l’HPV16 è più simile all’ospite umano che all’HCMV, con un’identità pentapeptidica tra HPV16 e l’ospite umano del 94% rispetto all’identità pentapeptidica del 5% con l’HCMV. Inoltre, la Tabella 1, colonna 2, indica che i pentapeptidi di HPV condivisi si ripetono più volte nei proteomi analizzati. Una tale similarità di peptidi insieme ai dati di modellistica molecolare supportano la possibilità che una preesistente risposta immunitaria a un primo patogeno possa essere potenziata da una successiva esposizione a un secondo diverso agente patogeno.
Tabella 1. Frequenza di pentapeptidi di HPV16 nei proteomi di HCMV, C. diphtheriae, C. tetani, B. pertussis, T. gondii, T. cruzi e H. sapiens. Colonna 1: frequenza dei pentapeptidi di HPV; Colonna 2: frequenza di pentapeptidi di HPV (compresi quelli ripetuti più volte); Colonna 3: percentuale di somiglianza di HPV16 a livello di pentapeptide.
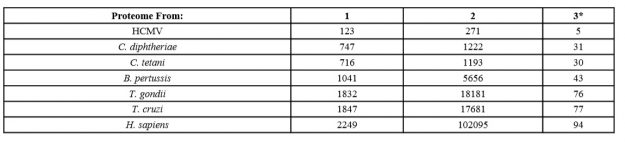
*la % di pentapeptidi identici è stata ottenuta dividendo la frequenza dei pentapeptidi di HPV16 nel proteoma
Immunologicamente, una sovrapposizione di peptidi così impressionante indica chiaramente la possibilità che i sette agenti infettivi analizzati possano attivare una rete di reattività crociata capace di causare patologie autoimmuni multiple e apparentemente non correlate nell’ospite umano, a seconda delle proteine umane coinvolte nelle reazioni crociate. Dal punto di vista biochimico, un’annotazione degna di nota è che la similitudine inaspettata, massiccia e apparentemente inspiegabile tra peptide microbico e umano può avere le sue radici evolutive nel ruolo critico giocato da batteri e virus nell’origine del mitocondrio e del nucleo eucariotici.
Allo stesso modo, l’analisi del database pubblico degli epitopi mostra un potenziale immunologico imprevisto della condivisione del peptide, con 26 dei 29 pentapeptidi rappresentati in maniera ampia, ripetuta e massiva in epitopi convalidati sperimentalmente e catalogati come immunopositivi nell’uomo.
Emergono due possibili conseguenze: innanzitutto, non si ha alcuna risposta immunitaria contro l’ultimo agente patogeno incontrato né per infezione né per immunizzazione attiva, in quanto la risposta immunitaria protettiva potrebbe verificarsi solo con il patogeno sensibilizzante precedente, che però non è più presente nell’organismo. In secondo luogo, la risposta immunitaria potenziata dall’ultimo agente patogeno incontrato può causare reazioni crociate con proteine umane e causare malattie autoimmunitarie, come è il caso della reazione autoimmune contro il il pentapeptide Septin-9 umano con potenziali gravi conseguenze autoimmuni sull’ospite umano.
Gli autori concludono sottolineando che la massiccia sovrapposizione di peptidi umani e microbici ribadisce il concetto che solo i vaccini basati su sequenze peptidiche possedute unicamente dall’agente infettivo e assenti nel proteoma umano possono condurre a immunoterapie sicure, efficaci e specifiche.
Loretta Bolgan*
*Dottore in chimica e tecnologie farmaceutiche, con dottorato in scienze farmaceutiche ad Harvard medical school Boston. Ha lavorato nel settore dell’industria farmaceutica dove si è occupata di registrazione e sviluppo di progetti di ricerca in ambito oncologico. Consulente di parte legge 210/92, inquinamento ambientale e malattie professionali, ha partecipato all’ultima Commissione parlamentare d’inchiesta sull’uranio impoverito nel gruppo vaccini. Attuale consulente per l’Ordine Nazionale dei Biologi per la tossicologia dei farmaci e dei vaccini, si occupa anche di nutrizione e terapie complementari.
Clicca qui per scaricare e leggere l’articolo originale tradotto.